|
V.
Debreceni Kardiol¾giai Napok
2000. mßrcius
2 - 4. Debrecen Ś DOTE
|
|
|
Dr. Nagy Viktor (Budapest) |
1. BevezetésA hypertonia kezelési irányelvei a tényeken alapuló orvoslás elõretörésével egyre inkább túlhangsúlyozták a béta receptor blokkolók (BBl) és a diuretikumok (Diu) ¢vagyis a ärégiö gyógyszerek- üdvözítõ terápiás szerepét. Nem egyéb miatt tehették ezt, minthogy semmiféle olyan adat nem volt ismert, amely szerint a calcium csatorna blokkolók (CaA) és az angiotenzin konvertáló enzimgátlók (ACE-gátló) az äúj gyógyszerekö a vérnyomáscsökkentésen túl legalább annyira mérsékelnék a magasvérnyomás betegséggel kapcsolatos szövõdményeket és meghosszabbítanák az életet, mint a ärégiö gyógyszerek ( 1 , 2 ). A hypertonia kezelésének célja ugyanis nem egyszerûen a vérnyomás normalizálása, hanem ezzel párhuzamosan a célszerv-károsodások mellékhatás nélküli csökkentése. Ezért a kezelés megtervezésénél figyelembe kell venni a hypertonia etiológiáját, a vérnyomás magasságát, a rizikótényezõket, a fennálló szövõdményeket és a társbetegségeket is. Hosszú - 60 éves - út vezetett el a veratrin alkaloidák alkalmazásától az angiotenzin receptor blokkolók felfedezéséig. Elmondhatjuk, hogy vannak hatékony, jól tolerálható és vannak nem kevésbé hatékony, de sok mellékhatást okozó szereink, van néhány reményteljes vegyületünk, de a hypertonia biztonságos kezelése ma még nem megoldott. Az 1. ábra az egyes vérnyomáscsökkentõ gyógyszercsoportok evolúcióját mutatja.

1. ábra Az egyes vérnyomáscsökkentõ gyógyszercsoportok kifejlesztése ( 3 )
A kezelés megtervezését számos irányból kezdhetjük meg. Leginkább alarmírozó a vérnyomás magassága. Általánosságban igaz az, hogy bármely gyógyszercsoportba tartozó egységnyi monoterápia annál nagyobb vérnyomáscsökkenést okoz, mennél magasabb volt az induló vérnyomás, de természetesen magasabb vérnyomásértéknél várhatóan a kombinációs kezelés, alacsonyabbnál pedig a monoterápia is elegendõ lehet a vérnyomás normalizálásához.
Ha a kezelendõ betegnél rizikófaktorok, célszerv-károsodások, társbetegségek széles skálája észlelhetõ, akkor általában a gyógyszerkönyvben leírt tulajdonságok (hatás-/mellékhatás-profil) alapján választunk gyógyszert, pl. asthmás beteg nem kap BBl-t, terhes padig ACE-gátlót. Bizonyos betegségek esetén azonban megfelelõ bizonyítékokkal rendelkezünk a tekintetben, hogy melyik gyógyszert kell választani, mert abban a szituációban jobb, mint a többi.
Végül abban az esetben, ha a betegnél a hypertonián kívül semmi egyéb eltérésre nem derül fény a kivizsgálás során, annak a pár hónapja lezárult vizsgálatok alapján bátran adhatunk nemcsak ärégiö, hanem äújö szert egyaránt. Ekkor viszont már ämásodlagosö szempontok is érvényesülhetnek, azaz a gyógyszer ára, az alkalmazandó dózis nagysága, elosztása, életminõségre kifejtett hatása.
2. A gyógyszer kiválasztása hatásmechanizmus alapján.
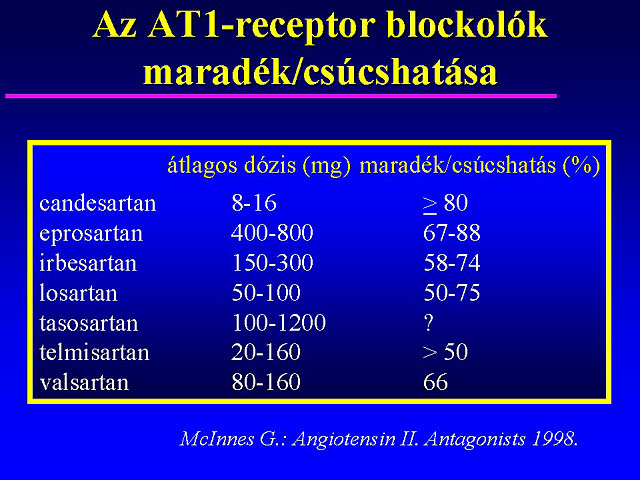
A két nagy módszertani ajánlás utolsó kiadása (JNC-VI, WHO/ISH-99) alapján összeállítható egy táblázat a vérnyomáscsökkentõ gyógyszerek indikációiról és kontraindikációiról. Az 1. táblázatban feltüntetett adatok részben a nagy vizsgálatok eredményeibõl, részben pedig a gyógyszerek hatásmechanizmusából, illetve konszenzus alapján következnek ( 1, 2 ). A vizsgálatok eredményének többféle olvasatára azonban felhívnám a figyelmet. Jó példa erre a közelmúltban lezárult mortalitásvizsgálat, az ELITE-II, amelyben összehasonlították a captopril és a losartan hatását szívelégtelenségben. Az ELITE-II vizsgálat szerint az alkalmazott AT1-blokkoló nem volt hatékonyabb, mint az aktuálisan adott ACE-gátló (azaz nem érdemes választani az AT1-blokkolót), vagy másképpen értelmezve: az alkalmazott AT1-blokkoló és az ACE-gátló között nem volt szignifikáns különbség (az AT1-blokkoló az ACE-gátló alternatív szere szívelégtelenségben).
Egy másik érdekes eredmény a BBl-k és a DIU-k alkalmazásához kapcsolódik ( 3 ). A mellékhatás-profil alapján a két gyógyszercsoport inkább nem adható diabetes mellitusban, mert kiderült, hogy alkalmazásuk során gyakoribbá válik a cukor-intolerantia. Ugyanakkor a két gyógyszercsoport a diabeteses betegek életkilátásait is javítja. Lehetséges, hogy az itt észlelt ellentmondás magyarázná meg részben azt, hogy az antihypertenzív kezelés során a stroke mortalitás és morbiditás miért csökkent kb. 2,5x jobban, mint az ischaemiás szívbetegségé.
3. Morbiditás- és mortalitás-vizsgálatok hypertoniában
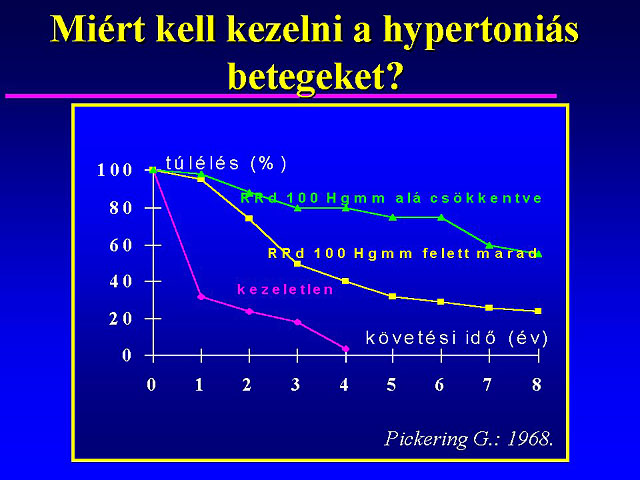
A hypertonia gyógyszeres kezelése ahogyan ezt már említettem, nem merül ki egyszerûen a vérnyomás csökkentésében, hanem megelõzi a kezeletlen hypertonia legsúlyosabb szövõdményeit, a stroke, a szívinfarktus és a szívelégtelenség kialakulását. Még az 50-es évek végén figyeltek fel arra, hogy a kezelt malignus hypertoniás betegek 70 %-a éli túl az elsõ évet, míg a kezeletlenek 80 %-a egy éven belül meghal.
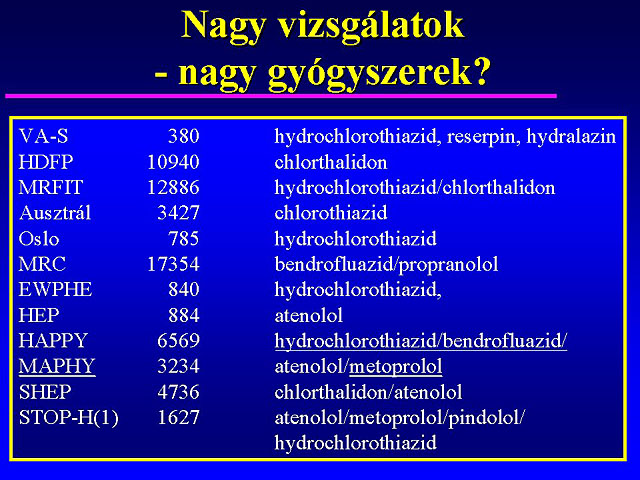
Ezután szervezték a nagy intervenciós vizsgálatokat a mindenkor rendelkezésre álló szerekkel: VA: 380 beteg, reserpin, hydralazin, hydrochlorothiazid,
HDFP: 10940 beteg chlorthalidon, triamteren, spironolacton, reserpin, methyldopa, hydralazin, guanethidin,
MRFIT: 12886 beteg, hydrochlorothiazid, chlorthalidon, reserpin, hydralazin, guanethidin,
MRC: 17354 beteg, bendrofluazid, propranolol,
EWPHE: 840 beteg, hydrochlorothiazid + triamteren,
HEP: 884 beteg, atenolol,
HAPPY: 6569 beteg, atenolol, metoprolol, bendrofluazid, hydrochlorothiazid, hydralazin, spironolacton,
MAPHY: 3234 beteg, metoprolol, bendrofluazid, hydrochlorothiazid, hydralazin, spironolacton,
SHEP: 4736 beteg, chlorthalidon, reserpin, atenolol,
STOP-Hypertension: 1627 beteg, atenolol, metoprolol, pindolol, hydrochlorothiazid, amilorid,
MRC-older: 4396 beteg, hydrochlorothiazid, amilorid, atenolol.
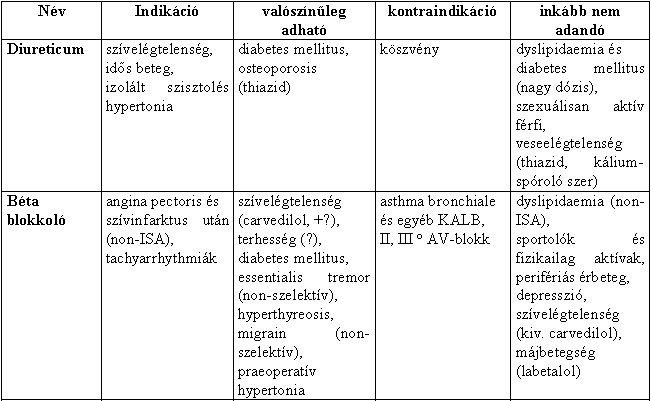
1. táblázat Speciális esetekben javasolható vérnyomáscsökkentõ kezelés (ISA: intrinsic sympathomimeticus aktivitás, KALB: krónikus aspecifikus légúti betegség, DHP: dihydropyridin) ( 1, 2 ).
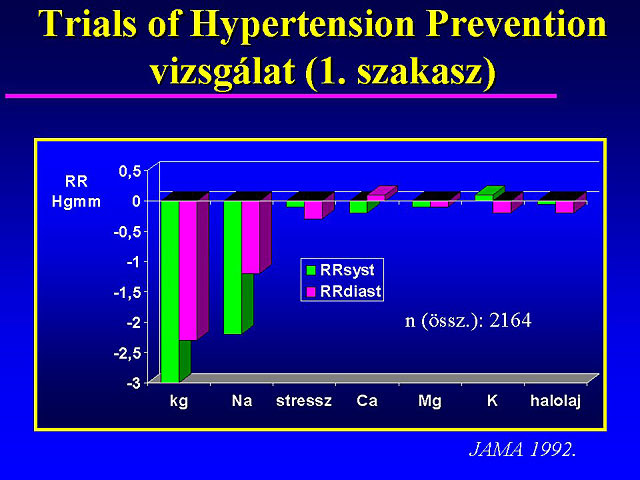
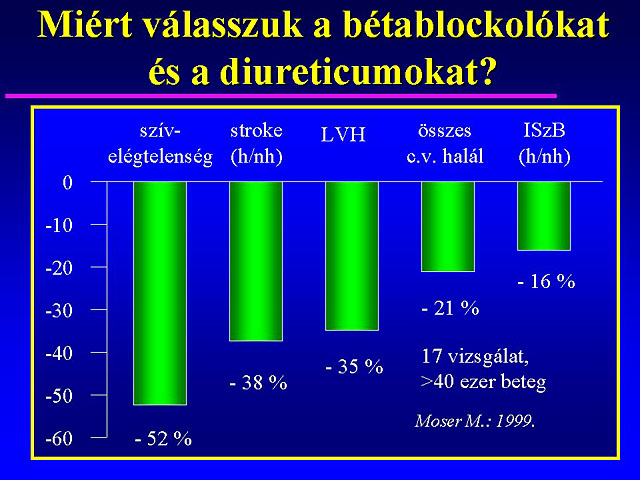
A randomizált, placebóval kontrollált vizsgálatok eredményét számos metaanalízisben összegezték és újraelemezték. 17 ilyen nagy, 3-5 éven keresztül tartó vizsgálat metaanalízisét mutatja be a 2. ábra ( 4 ). Igen nagy statisztikai szignifikancia mellett a halálos és nem halálos stroke 38 %-kal, a halálos és nem halálos coronaria-történések 16 %-kal csökkentek, miközben a kezelés hatására a szisztolés vérnyomás 10-12 Hgmm-rel, a diasztolés pedig 5-6 Hgmm-rel mérséklõdött. A betegek 25-30 %-a így nem érte el a célvérnyomást, viszont azon vizsgálatokban, amelyekben a betegek nagyobb hányadának csökkent 90 Hgmm alá a diasztolés vérnyomása kevesebb volt a kardiovaszkuláris történés. E vizsgálatok következtetéseit tehát BBl-val és Diu-val történt kezelésbõl vonták le.
2. ábra A vérnyomáscsökkentõ kezelés hatása a kardiovaszkuláris morbiditásra és mortalitásra (c.v.: kardiovaszkuláris, h: halálos, nh: nem halálos) ( 4 ).
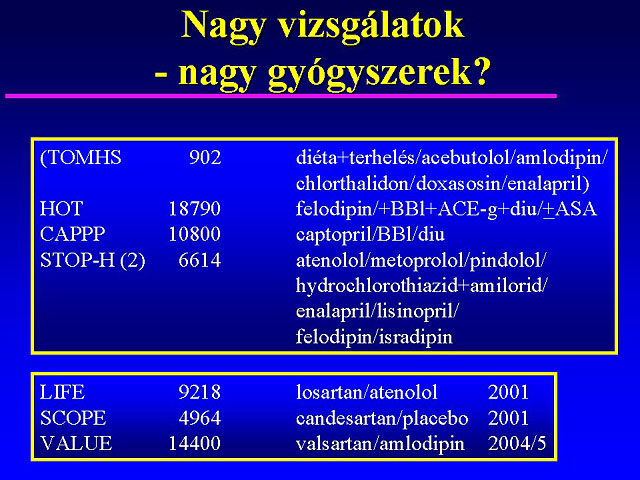
Viszonylag kevés a ärégiö és az äújö gyógyszereket összehasonlító vizsgálat. A Treatment Of Mild Hypertension Study (TOMHS)-ban 902 beteg randomizált, kettõs vak, párhuzamos csoportos, placebóval kontrollált kezelése történt meg. 6 kezelési csoportot alakítottak ki: a betegek placebót, acebutololt, amlodipint, chlorthalidont, doxazosint, vagy enalaprilt kaptak és minden betegcsoportban következetesen törekedtek a testsúly, a sóbevitel és az alkoholfogyasztás csökkentésére, valamint a fizikai aktivitás fokozására. Értékelték a vérnyomást, a lipidprofilt, a bal kamrai izomtömeget, a mellékhatásokat, az életminõséget és a kardiovaszkuláris események gyakoriságát. Mind a hat csoportban szignifikáns mértékben csökkent a kiinduláshoz képest a vérnyomás, de kétségtelen, hogy a placebóhoz képest az aktív kezelési csoportokban e csökkenés szignifikáns mértékben nagyobb volt a vizsgálat végén (-15,9/12,3 Hgmm vs. ¢9,1/8,6 Hgmm, p<0,0001). Az egyes csoportokban statisztikailag nem különbözött a kardiovaszkuláris események gyakorisága, bár ez valamivel nagyobb volt a placebó csoportban. A legnagyobb életminõség-javulásról az acebutolollal és a chlorthalidonnal kezelt betegek számoltak be, a legkevesebb mellékhatást az amlodipin okozta ( 4 ). A Captopril Prevention Project (CAPPP)-ben (10985 beteg, 6,1 év) igazolták, hogy a captopril a BBl-val és a Diu-mal azonos mértékben megelõzte a kardivaszkuláris eseményeket, a kardiovaszkuláris mortalitás a captopril csoportban volt alacsonyabb, a halálos és nem halálos szívinfarktusok aránya megegyezett, míg a halálos és nem halálos stroke aránya a captopril csoportban volt magasabb ( 4 ). A STOP-Hypertension 2 vizsgálatban 6628, 70 évnél idõsebb beteg vett részt 4 éven keresztül. A három kezelési csoport a következõ volt:
1./ BBl (atenolol, metoprolol, vagy pindolol), vagy Diu (hydrochlorothiazid és amilorid),
2./ CaA (felodipin, vagy isradipin,
3./ ACE-gátló (enalapril, vagy lisinopril). Az elért vérnyomáscsökkenés azonos volt, és megegyezett (10 %) a kardiovaszkuláris események gyakorisága is ( 5 ).A következõ években a régi és az új szerek hatását összehasonlító számos vizsgálat fejezõdik be : ALLHAT, ASCOT, CONVINCE, CPHRP, INSIGHT, INVEST, NORDIL.
4. Összefoglalás
A Diu-k és a BBl-k hatékonyan mérséklik a vérnyomást és csökkentik a kardiovaszkuláris események gyakoriságát. Mindezt annak ellenére teszik, hogy a szervezet anyagcsere profilját jelzõ laborparaméterek (vércukor, HDL-choleszterin) inkább romló tendenciát mutatnak. A vérnyomáscsökkenéssel párhuzamosan az egyes kardiovaszkuláris események (stroke, vs. szívinfarktus) nem azonos mértékben csökkentek. Az újabb vérnyomáscsökkentõ csoportok (CaA, ACE-gátló) anyagcsere-semlegesek és a most lezárult 4-6 éven keresztül tartó vizsgálatokban a BBl- és DIU-val azonos mértékben csökkentették mind a vérnyomást, mind pedig a kardiovaszkuláris események gyakoriságát. Ezzel már négyre nõtt a biztonságosan alkalmazható vérnyomáscsökkentõ csoportok száma. Bár kétségtelenül nyitott kérdés az, hogy a kedvezõ hatások csak gyógyszer-, vagy pedig csoport-specifikusak, de a valóban individualizált vérnyomáscsökkentõ kezelés könnyebbé vált és az eddig másodlagos szempontok vizsgálata (ár, dózis, vérnyomásvariabilitás, anyagcsere) elõtérbe kerülhet.
Irodalom
1.) Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. The Sixth Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Arch. Intern. Med. 1999; 157:2413-2446.
2.) 1999 World Health Organization-International Society of Hypertension Guidelines for the Management of Hypertension. Guidelines Sub-committee. J Hypertens 1999; 17:15-183.
3.) Izzo JL, Black HR: Hypertension Primer. Lippincot Williams, Baltimore. 1999.
4.) Moser M: Clinical Management of Hypertension. Professional Communications Inc., Caddo. 1999.
5.) Hansson L, Lindholm LH, Ekbom T Dahlöf B, Lanke J, Schersten B, Wester PO, Hedner T, de Faire U: Randomised trial of old and new antihypertensive drugs in elderly patients: cardiovascular mortality and morbidity the Swedish Trial in Old Patients with Hypertension-2 study. Lancet 1999; 354:1751-1756.